Воспаление седалищного нерва, или ишиас, — распространенная проблема, вызывающая сильную боль и дискомфорт, ограничивающие подвижность и качество жизни. В статье рассмотрим основные причины воспаления, симптомы и эффективные методы лечения: медикаментозную терапию, физиотерапию и альтернативные подходы. Понимание этих аспектов поможет читателям справиться с болезнью и предотвратить ее повторное возникновение, что особенно важно для тех, кто сталкивается с этой проблемой.
Причины воспаления
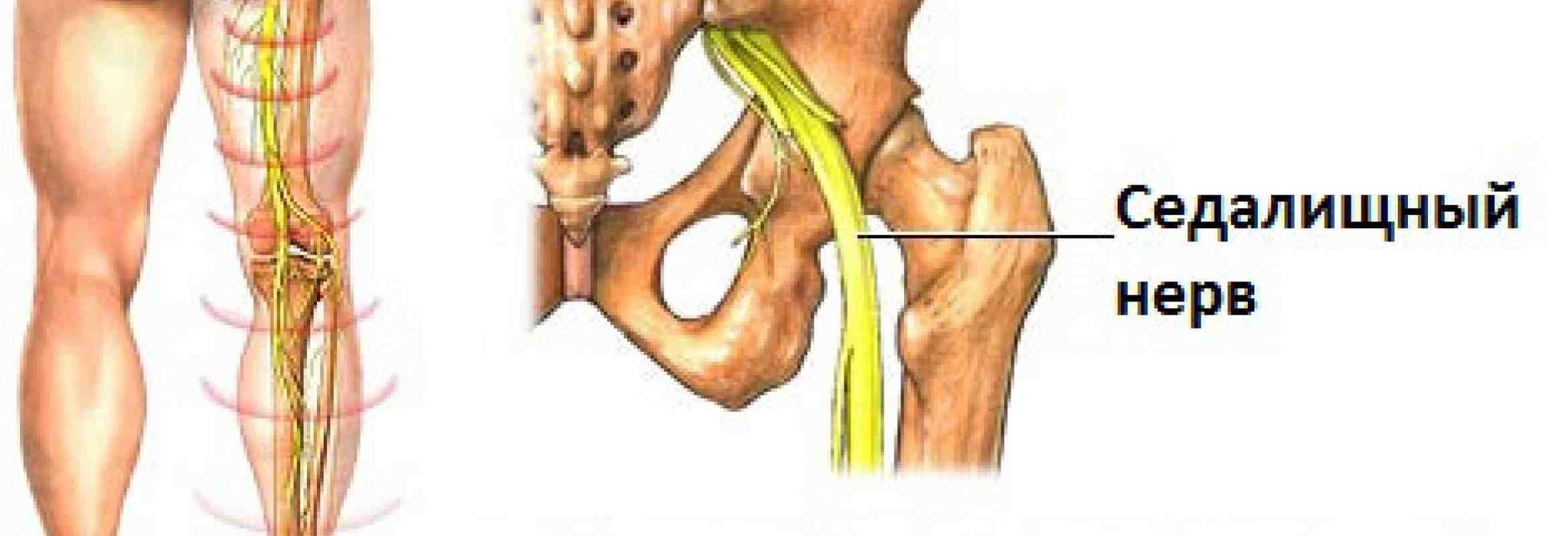
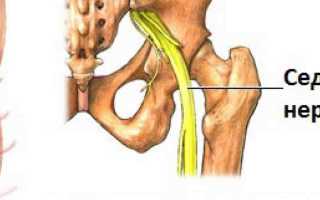
Воспаление седалищного нерва, или ишиас, является симптомом, связанным с различными заболеваниями, чаще всего с осложнениями в позвоночнике.
Наиболее подвержены воспалению люди старше 30 лет, однако в последние годы оно встречается и у молодежи из-за ранних дегенеративных изменений в мягких тканях позвоночника. Основной причиной воспаления считается патологический процесс в поясничном и крестцовом отделах.
Причины воспаления:
- смещение межпозвоночного диска, приводящее к защемлению седалищного нерва и сужению позвоночного канала;
- синдром грушевидной мышцы;
- травмы или длительные физические нагрузки, влияющие на органы малого таза;
- переохлаждение;
- инфекционные заболевания;
- новообразования;
- костные наросты (остеофиты);
- постинъекционные абсцессы;
- искривление позвоночника (сколиоз, плоскостопие);
- последствия опухолевых процессов.
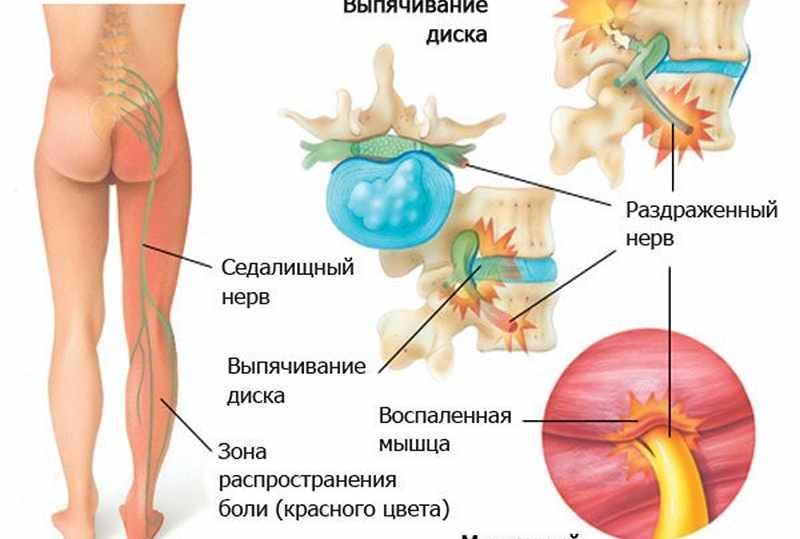
Грыжа межпозвоночного диска может защемлять корешки спинного мозга, увеличивая риск воспаления седалищного нерва. Артрозы и хондрозы, сопровождающиеся образованием костных наростов, также способствуют развитию патологии из-за сжатия мышечных волокон. Остеохондроз, спондилез и травмы позвоночника — распространенные причины ишиаса.
Интоксикация алкоголем, солями тяжелых металлов и другими токсинами также важна. Ишиас может развиваться на фоне заболеваний, таких как грипп, ОРВИ, скарлатина, туберкулез, малярия, сифилис, а также хронических болезней, например, сахарного диабета.
Причиной воспаления могут быть как злокачественные, так и доброкачественные метастазы. Раковые опухоли, прорастающие в позвонки и межпозвоночные диски, также могут вызывать ишиас.
Лечение воспаления седалищного нерва требует комплексного подхода. Важно определить причину воспаления, связанную с межпозвоночной грыжей, остеохондрозом или травмой. На ранних стадиях рекомендуются противовоспалительные и обезболивающие препараты для уменьшения болевого синдрома и воспаления. Физиотерапия, включая массаж и лечебную физкультуру, играет важную роль в восстановлении функции нерва и улучшении кровообращения. В некоторых случаях может потребоваться инъекционное введение кортикостероидов для быстрого облегчения симптомов. Ранняя диагностика и своевременное лечение значительно увеличивают шансы на полное выздоровление и предотвращение рецидивов.
Эксперты в области неврологии подчеркивают важность комплексного подхода к лечению воспаления седалищного нерва. Они отмечают, что ранняя диагностика и правильное определение причины воспаления играют ключевую роль в успешной терапии. Врачи рекомендуют начинать с консервативных методов, таких как физиотерапия, массаж и применение противовоспалительных препаратов. В некоторых случаях может потребоваться использование кортикостероидов для уменьшения воспаления.
Кроме того, специалисты акцентируют внимание на необходимости изменения образа жизни, включая регулярные физические упражнения и коррекцию осанки. Важно также учитывать индивидуальные особенности пациента, поскольку лечение должно быть персонализированным. В случаях, когда консервативные методы не приносят результата, может рассматриваться хирургическое вмешательство. Таким образом, лечение воспаления седалищного нерва требует внимательного и многостороннего подхода.

Симптомы
При прогрессирующем защемлении седалищного нерва, симптомы заболевания выражаются в острой форме. Главным признаком ишиаса являются болевые ощущения, интенсивность которых зависит от причины воспаления:
- защемление грыжей;
- грипп, малярия или иные инфекционные заболевания;
- стеноз;
- сподилолистез.
Особое внимание уделите характеру боли, так как именно по данным признакам врач и будет назначать лечение пациенту.
Защемление в нижней части позвоночника условно делится на три группы:
- симптом посадки, при котором крайне тяжело и мучительно присесть;
- симптом Ласега – пациент не способен выпрямить ногу;
- симптом Сикара – болевые ощущения усиливаются при сгибании стопы.
Помимо боли есть еще и характерные симптомы воспаления седалищного нерва, которые связаны с нарушением проведения мышечных импульсов по двигательным и чувствительным волокнам:
- Резкий регресс чувствительности (парестезия). На начальном этапе появляется чувство онемения, покалывания кожи задней поверхности бедра и ноги. По мере прогрессирования воспаления симптомы снижаются вплоть до полного их исчезновения;
- Нарушается функциональность органов таза. Происходит из-за сдавливания волокон висцеральной мышечной системы, проходящих в седалищном нерве. Нарушение мочеиспускания (недержание) и дефекации в виде запоров. Данные симптомы актуальны в тяжелых формах ишиаса со значительным ущемлением спинномозговых корешков;
- Нарушение функций двигательного аппарата. Появляется в результате ущемления двигательных волокон нерва. Больной чувствует слабость ягодичных, бедренных мышц. Изменяется походка, прихрамывает на больную ногу.
Несвоевременное лечение может привести к полной потере чувствительности в ногах.
В исключительных случаях, воспаление седалищного нерва развивается одновременно с двух сторон, соответственно, боль будет поражать обе ноги и ягодицы.
| Метод лечения | Описание | Возможные побочные эффекты |
|---|---|---|
| Медикаментозная терапия (нестероидные противовоспалительные препараты (НПВП), миорелаксанты, антидепрессанты) | Снижение боли и воспаления. | Расстройство желудка, язва желудка, сонливость, головокружение. |
| Физиотерапия (УВЧ, электрофорез, магнитотерапия) | Улучшение кровообращения, уменьшение боли и отека. | Ожоги кожи (редко), аллергические реакции. |
| Мануальная терапия | Восстановление подвижности позвоночника, устранение мышечных спазмов. | Усугубление состояния при неправильном выполнении, боль. |
| Лечебная физкультура (ЛФК) | Укрепление мышц спины, улучшение гибкости позвоночника. | Усиление боли при неправильном выполнении упражнений. |
| Инъекции (кортикостероиды) | Быстрое уменьшение боли и воспаления. | Атрофия мышц, повышение уровня сахара в крови, инфекции. |
| Народные методы (мази, компрессы) | Дополнительное средство для уменьшения боли и воспаления. | Аллергические реакции, раздражение кожи. |
Интересные факты
Вот несколько интересных фактов о лечении воспаления седалищного нерва:
-
Многообразие методов лечения: Лечение воспаления седалищного нерва (ишиас) может включать как консервативные, так и хирургические методы. Консервативные методы, такие как физиотерапия, мануальная терапия и применение противовоспалительных препаратов, часто оказываются эффективными. В некоторых случаях, если консервативное лечение не приносит результатов, может потребоваться операция для устранения причины воспаления, например, удаление грыжи диска.
-
Роль физической активности: Исследования показывают, что умеренные физические нагрузки и специальные упражнения могут значительно облегчить симптомы ишиаса. Регулярная физическая активность помогает укрепить мышцы спины и живота, что может снизить риск повторного воспаления седалищного нерва.
-
Влияние образа жизни: Факторы образа жизни, такие как неправильная осанка, малоподвижный образ жизни и избыточный вес, могут способствовать развитию воспаления седалищного нерва. Изменение образа жизни, включая улучшение осанки, увеличение физической активности и контроль веса, может помочь не только в лечении, но и в профилактике рецидивов.

Диагностика
Диагностику воспаления седалищного нерва проводит невролог, который назначает лабораторные и инструментальные исследования. Для лечения ишиаса важно выяснить его причины и устранить факторы, способствующие заболеванию. Врач оценивает степень повреждения нерва с помощью специальных двигательных тестов и проверки рефлексов.
Комплекс диагностики включает:
- клинические и биохимические лабораторные исследования;
- осмотр невролога, а при необходимости – вертебролога, ревматолога или сосудистого хирурга;
- рентгенографию позвоночника в нескольких проекциях (в положении лежа и стоя);
- томографические исследования.
Лабораторные исследования (биохимия, общий анализ мочи и крови) помогают исключить ВИЧ-инфекцию и токсическое воздействие.
Рентгенография выявляет костные наросты и дегенеративные изменения в пояснично-крестцовом отделе. Если данных недостаточно, могут быть назначены компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) для более точной диагностики.
Обратитесь к врачу, если:
- помимо болей, температура тела повышается до 38 градусов;
- на спине появился отек или покраснение;
- боль распространяется на соседние участки;
- наблюдается сильное онемение в области таза, бедер или ног, мешающее передвижению;
- возникает дискомфорт и жжение при мочеиспускании.
При подозрении на опухолевые процессы невролог назначает радиоизотопное сканирование позвоночника. Для оценки мышечной проводимости и сократимости пораженных нервов используется электронейромиография.
Лечение воспаления седалищного нерва вызывает споры. Многие отмечают, что консервативные методы, такие как физиотерапия и массаж, облегчают симптомы и восстанавливают подвижность. Некоторые пациенты положительно отзываются о противовоспалительных препаратах, уменьшающих боль. Однако не все медикаменты эффективны, и некоторые обращаются к альтернативным методам, таким как акупунктура или остеопатия. Индивидуальный подход к каждому случаю важен. Раннее обращение к врачу может предотвратить осложнения. Мнения о лечении воспаления седалищного нерва разнообразны, и каждый ищет подходящий способ.
Первая помощь при воспалении седалищного нерва
Если вы почувствовали внезапную острую, режущую боль в области поясницы первое, что необходимо сделать – вызвать семейного врача на дом. Ожидая доктора, действуйте согласно данным рекомендациям:
- сведите к минимуму все движения, способные причинить боль. Лучше всего, до приезда врача, лечь на жесткую поверхность, зафиксировав ноги в удобном положении при помощи подставки для ног или высокой подушки. Этими действиями вы разгрузите спину и поможете мышцам расслабиться;
- оберните поясницу теплым платком, пледом или специальным шерстяным поясом;
- острые болевые ощущения поможет снизить чередование льда и горячей грелки на область локализации воспаления седалищного нерва.
Помимо соответствующих рекомендаций, возможно, применить лекарственные препараты, которые помогут ослабить невыносимую боль. При защемлении нерва врачи рекомендуют принять спазмолитики – Найз, Но-Шпу, Спазмалгон, Брал. Препараты помогут уменьшить интенсивность боли, а при неосложненном ишиасе полностью ее нейтрализовать.
В некоторых случаях потребуется прибегнуть и к антигистаминным препаратам (Супрастин, Тавигил, Зиртек), которые предотвратят распространение раздражения на коже и появления отеков. В связи с тем, что воспаление седалищного нерва относится к заболеваниям воспалительного характера, рекомендуется принять и антифлогистические препараты – Диклофинак, Вольтарен.
Методы лечения ишиаса
При первых признаках защемления седалищного нерва важно начать лечение как можно скорее. После диагностики врач подбирает терапию, основываясь на причине воспаления, что определяет выбор метода лечения. Например, при новообразованиях может потребоваться операция.
Способы лечения ишиаса:
- Медикаментозное – акцент на обезболивании и снятии воспаления с помощью миорелаксантов и нестероидных противовоспалительных средств (НПВС);
- Витамины группы В – нормализуют обменные процессы в нервных волокнах, при остром воспалении назначаются внутримышечные инъекции на срок до 10 дней;
- Физиотерапия – включает электрофорез, электромагнитные поля, ультрафиолетовое излучение, массаж, водные процедуры и парафиновые аппликации;
- Нетрадиционные методы – иглоукалывание, аппликаторы Кузнецова, стоуп-процедуры, гирудотерапия, прижигание и фитотерапия;
- Народные средства – компрессы из картофеля, настои и отвары из лечебных трав;
- Лечебная физкультура – улучшает кровообращение в пораженной области и укрепляет мышечный корсет;
- Хирургическое вмешательство – если медикаментозная терапия и физиотерапия неэффективны, может потребоваться операция – дискэктомия или микродискэктомия.
Если боли продолжаются несколько месяцев, могут назначить инъекции стероидных препаратов, вводимых эпидурально в область пораженного нерва, что помогает снизить симптомы воспаления.
Лекарственная терапия
Во время острого периода ишиаса для устранения сильного болевого синдрома назначают курс противовоспалительных и обезболивающих препаратов. К таковым средствам относятся:
- Диклофенак;
- Ортофен
- Индометацин;
- Мелоксикам;
- Кетопрофен;
- Седалгин;
- Седалгин Нео;
- Баралгин;
- Пенталгин.
В самых тяжелых случаях, когда пациента мучают сильные боли, с которыми не справляются вышеперечисленные препараты, лечащий врач выписывает опиоидные анальгетики – Трамадол, Трамал, Трамалин. Применяются под строгим контролем лечащего врача и только краткосрочными курсами. Это обусловлено тем, что данные лекарственные средства в случае продолжительного курса вызывают привыкание и медикаментозную зависимость. Для купирования «ноющих» болей назначают новокаиновые и ультракаиновые блокады.
Кортикостероидные гормоны Преднизолон и Гидрокортизон назначаются при остром ишиасе, которые помогают подавить развитие воспалительного процесса и снять отечность. Применять гормональные препараты можно только в некоторых случаях — при сильном отеке в области пояснично-крестцового отдела позвоночника.
В качестве поддерживающей терапии применяют миорелаксанты, антиоксиданты, витаминные комплексы и другие препараты, которые восстанавливают кровоснабжение и питают пораженные нервы.
Миорелаксанты:
- Сирдалуд;
- Тизанидин;
- Мидокалм;
- Топперизон.
Данный вид медикаментозных препаратов способствует расслаблению напряженных мышц, устраняет защемление нервных окончаний. Помогают уменьшить боль, восстановить прежнюю чувствительность и объем движений пораженной конечности.
Витамины группы В:
- Комбилилен;
- Мильгамма;
- Бинавит.
Комплексные препараты уменьшают выраженность невралгических симптомов и восстанавливают проходимость нервного импульса по волокнам. Вследствие этого возвращается чувствительность, снимается онемение и другие неприятные симптомы.
Ангиопротекторы:
- Актовегин;
- Курантил;
- Трентал.
Лекарственные средства предназначены для восстановления нарушенного кровоснабжения и питания тканей. Препараты борются с астрофическими изменениями мышц и восстанавливают пораженные структуры седалищного нерва.
Также назначаются и метаболические препараты (Милдронат, Инозин, Рибофлавин, Элькар), способствующие улучшению питания нервных корешков спинного мозга и крестцового сплетения. Благодаря этому восстанавливаются функции воспаленного седалищного нерва.
Лечебная физкультура
В период ремиссии ишиаса часто применяется физиотерапия. Лечебная физкультура особенно важна при отсутствии болей, но наличии симптомов, связанных с нарушением кровоснабжения и потерей чувствительности в конечностях.
Типы физиотерапевтических процедур:
- дарсонвализация;
- динамические токи;
- магнитотерапия;
- лазерное лечение;
- УВЧ-терапия;
- электрофорез;
- массаж;
- иглоукалывание.
Эти методы помогают расслабить мышцы, устранить защемление нервных корешков и восстановить подвижность и чувствительность. Они также предотвращают повторные обострения воспаления седалищного нерва. Врачи рекомендуют выполнять специальные упражнения лечебной физкультуры.
Рекомендуется ежедневно выполнять следующие физические упражнения:
- Прижмите ноги к туловищу, обняв их под коленями. Удерживайте позицию 30 секунд, затем вернитесь в исходное положение.
- Выпрямите ноги, носки направлены вверх, руки вдоль тела. Тянитесь пятками и затылком в противоположные стороны 15 секунд, затем расслабьтесь.
- Лягте на бок, притянув ноги к себе. Потяните носки, затем вернитесь в исходное положение и перевернитесь на другой бок.
- Лягте на живот, поднимите верхнюю часть тела на руках и выполните отжимания, сосредоточив нагрузку на руках.
Если воспаление седалищного нерва вызвано грыжей межпозвоночного диска, подбирайте комплекс лечебной гимнастики совместно с врачом.
Мази при ишиасе
Местные наружные средства при воспалении седалищного нерва назначают в качестве дополнительного к основному курсу лечения. Это связано с тем, что их основное предназначение заключается в облегчении болевого синдрома, а не лечения. Рекомендуются препараты с раздражающим и разогревающим действием, которые улучшат кровообращение в зоне поражения и уменьшат интенсивность боли.
При ишиасе назначают следующие препараты:
- мази на основе змеиного и пчелиного яда (Наятокс, Алифор);
- мази на основе камфоры или скипидара;
- средства с экстрактом жгучего стручкового перца (Эспол);
- гели и мази из группы НПВС – Вольтарен, Диклофенак, Нурофен, Индометацин;
- наружные средства с разогревающими и раздражающими компонентами – Финалгон, Випросал, Капсикам.
Мази при ишиасе наносят на пораженный участок 2-3 раза в день, после чего болезненную область следует перевязать теплым платком. Это необходимо для усиления разогревающего действия местных препаратов.
Массаж
Массаж при остром воспалении седалищного нерва требует осторожности: рекомендуется использовать поглаживания и легкое растирание. Когда боль утихает, можно применять более активные техники, такие как разминание и похлопывание. Эфирные масла и согревающие мази также положительно влияют на состояние. После массажа улучшается кровообращение в мышцах, снимается напряжение и спазмы, уменьшается отечность, а также стимулируется выработка эндорфинов.
Существуют и другие методы рефлексотерапии при ишиасе, такие как иглоукалывание, мануальная и точечная терапия. Эти подходы облегчают болевые симптомы воспаления седалищного нерва. При длительном лечении иглоукалыванием (более трех месяцев) пациент не только избавляется от недуга, но и устраняет причины рецидивов. Однако онкологические заболевания, кожные болезни и беременность являются противопоказаниями для этой терапии.
Народные средства
В дополнение к основному методу лечения воспаления при ишиасе врачи зачастую рекомендуют использовать некоторые народные средства.
К самым эффективным и распространенным относятся:
- Принятие целебных ванн (хвойные, с добавлением хрена, с отваром из дягиля). Ванны расслабляют мышцы, налаживают работу нервной системы и оказывают укрепляющий эффект;
- Компрессы. Самым полезным принято считать компресс с мякотью черной редьки, который направлен на прогревание места воспаления;
- Настои и отвары. Настои назначают для снятия болевых ощущений, отвары же помогают предотвращать воспалительный процесс. Помогают в борьбе с воспалением настои и отвары из календулы, конского каштана, ромашки и березовых почек;
- Растирания барсучьим или медвежьим жиром;
- Стоун-терапия. Камни нагревают до оптимальной температуры и раскладывают вокруг места воспаления седалищного нерва, предварительно накрыв тело тонкой тканью.
Компресс с пчелиным воском – отличное прогревающее средство, которое снижает процент проявления боли при ишиасе. Перед началом процедуры воск следует растопить на водяной бане и сформировать из него лепешку по размеру воспаленной области. Приложите теплую лепешку из воска к больной зоне, закрепив ее сверху полиэтиленовой пленкой. Утеплитесь пледом и оставьте компресс на всю ночь. Продолжительность процедуры – 7 дней.
Протирание на основе настойки из сосновых почек помогает устранению болевого синдрома и уменьшению воспаления седалищного нерва. Помимо сосновых почек допускается использование еловой хвои или соцветия одуванчиков. Сырье поместите в пол-литровую банку, заполняя ее по плечики, залейте 500 мл водки и оставьте в теплом месте на неделю для отстаивания. Приготовленную настойку применяйте для ежедневных растираний защемленной области.
В домашних условиях для устранения воспаления при ишиасе можно самостоятельно делать баночный массаж. Для начала пораженную область следует смазать разогревающим гелем, мазью или кремом на основе конского каштана. Затем поставьте банку и передвигайте ее по часовой стрелке. Продолжительность баночного массажа должна составлять не более 10 минут. Выполняется через день.
Хирургическое лечение
Хирургическое вмешательство при воспалении седалищного нерва рекомендуется только в случаях неэффективности консервативных методов, таких как медикаменты и физиотерапия.
Для устранения проблемы с защемленным нервом применяются два основных типа операций: микродискэктомия и дискэктомия. Эти методы направлены на полное или частичное удаление межпозвоночного диска, вызывающего ущемление седалищного нерва.
Профилактика воспаления седалищного нерва
Исследования, проведенные невропатологами, свидетельствуют о том, что своевременные профилактические мероприятия, направленные на предотвращение развития воспаления, способны на 80% снизить риск его первичного и повторного возникновения.
Чтобы предотвратить воспаление седалищного нерва соблюдайте следующие правила:
- Не переохлаждайтесь. Ишиас воспаляется от воздействия на него внезапного потока холодного воздуха, но не от общего переохлаждения организма. Именно поэтому крайне важно прикрывать поясничную область одеждой и следить за тем, чтобы она была всегда в тепле;
- Следите за общим состоянием, вовремя лечите инфекционные заболевания;
- По возможности избегайте механические травмы спины и позвоночника. Если вы не занимаетесь профессиональными видами спорта, позвоночник не подготовлен к регулярным физическим нагрузкам;
- Не допускайте стрессовых ситуаций, так как ишиас зачастую может быть следствием невроза и усталости.
Защемление седалищного нерва зачастую связано с заболеваниями позвоночника. Крайне важно заботиться о том, чтобы спине было комфортно, а при сидении не возникали болевые спазмы. После непрерывного сидения за столом в течение часа-полтора обязательно сделайте перерыв и выполните простые упражнения, которые разомнут мышцы спины и ног.
Реабилитация после лечения
Реабилитация после лечения воспаления седалищного нерва играет ключевую роль в восстановлении функции и снижении риска рецидивов. Правильный подход к реабилитации может значительно улучшить качество жизни пациента и ускорить процесс выздоровления.
Первым шагом в реабилитации является соблюдение режима покоя. В первые дни после обострения рекомендуется ограничить физическую активность и избегать длительных нагрузок на спину и ноги. Это поможет снизить воспаление и уменьшить болевые ощущения.
После уменьшения остроты симптомов важно начать выполнять специальные упражнения, направленные на укрепление мышц спины и ягодиц, а также на растяжение мышц ног. Упражнения должны быть подобраны индивидуально, с учетом состояния пациента и рекомендаций лечащего врача или физиотерапевта. Обычно используются такие методы, как:
- Физиотерапия: применение тепла, холода, ультразвука и электротерапии для уменьшения боли и воспаления.
- Лечебная физкультура: комплекс упражнений, направленных на восстановление подвижности и укрепление мышечного корсета.
- Массаж: помогает расслабить напряженные мышцы и улучшить кровообращение в области таза и нижних конечностей.
Кроме того, важно обратить внимание на коррекцию образа жизни. Изменения в привычках могут значительно снизить риск повторного воспаления седалищного нерва. Рекомендуется:
- Поддерживать правильную осанку: это поможет снизить нагрузку на позвоночник и нервы.
- Избегать длительного сидения: если работа связана с сидячим образом жизни, необходимо делать регулярные перерывы для разминки.
- Контролировать вес: избыточный вес создает дополнительную нагрузку на позвоночник и может способствовать развитию воспалительных процессов.
Также стоит обратить внимание на питание. Сбалансированная диета, богатая витаминами и минералами, поможет поддерживать здоровье нервной системы и укреплять иммунитет. Важно включать в рацион продукты, содержащие омега-3 жирные кислоты, антиоксиданты и витамины группы B.
Наконец, психоэмоциональное состояние пациента также играет важную роль в процессе реабилитации. Стресс и тревога могут усугублять болевой синдром, поэтому рекомендуется практиковать методы релаксации, такие как медитация, йога или дыхательные упражнения.
В заключение, реабилитация после лечения воспаления седалищного нерва требует комплексного подхода, включающего физическую активность, коррекцию образа жизни и внимание к психоэмоциональному состоянию. Следуя рекомендациям специалистов и уделяя время своему здоровью, пациенты могут значительно улучшить свое состояние и предотвратить повторные обострения.
Вопрос-ответ
Чем снять воспалительный процесс седалищного нерва?
К самым эффективным мазям относятся Капсикам, Никлофлекс, Траумель С, Хондроитина сульфат, Терафлекс М, Нимесулид, Диклофенак, Ибупрофен-мазь. Лечение уколами назначается только при сильных болях, если другие средства не помогают.
Что ни в коем случае нельзя делать при защемлении седалищного нерва?
Что нельзя делать при обострении защемления? Не рекомендуется активно двигаться: при сильной боли необходимо максимально ограничить двигательную активность. Если есть подозрение на воспаление, то ни греть, ни растирать больное место нельзя.
Какие таблетки надо пить при воспалении седалищного нерва?
Для снятия боли и воспаления назначают нестероидные противовоспалительные препараты – ибупрофен, мелоксикам, нимесулид, диклофенак. Используются спазмолитики центрального действия – толперизон, мидокалм.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Воспаление седалищного нерва может быть вызвано различными причинами, такими как грыжа диска или спинальные заболевания. Консультация с неврологом поможет определить источник проблемы и выбрать наиболее эффективное лечение.
СОВЕТ №2
Используйте тепло и холод для облегчения боли. При воспалении седалищного нерва чередование тепловых и холодных компрессов может помочь уменьшить воспаление и облегчить боль. Холодные компрессы лучше использовать в первые 48 часов, а затем можно применять тепло для расслабления мышц.
СОВЕТ №3
Регулярно выполняйте упражнения для укрепления спины и ягодиц. Упражнения, направленные на укрепление мышц спины и ягодиц, могут помочь снизить нагрузку на седалищный нерв и предотвратить повторные эпизоды воспаления. Обратитесь к физиотерапевту для составления безопасной и эффективной программы упражнений.
СОВЕТ №4
Следите за осанкой и избегайте длительного сидения. Правильная осанка и регулярные перерывы при сидячей работе помогут снизить давление на седалищный нерв. Используйте эргономичную мебель и старайтесь вставать и двигаться каждые 30-60 минут.